Снижение инвазивности и одновременное повышение эффективности оперативного вмешательства в настоящее время являются одними из приоритетных направлений развития хирургии. Для открытых операций характерны высокая травматичность, тяжелый и длительный послеоперационный период, вследствие чего они все меньше соответствуют современным требованиям.
Операции с использованием эндовидеохирургических (ЭВХ) технологий имеют ряд неоспоримых преимуществ перед традиционными хирургическими вмешательствами. Их отличает минимальная травматичность хирургического доступа, снижение инвазивности наркоза и прецизионное выполнение основного этапа операции. Как следствие этого сокращается период реабилитации, улучшается качество жизни в послеоперационном периоде, уменьшается количество осложнений и рецидивов заболевания, снижается стоимость лечения.
 На фоне значительных успехов эндовидеохирургии органов брюшной полости публикаций (в т. ч. в научных медицинских изданиях стран постсоветского пространства), посвященных операциям на почках и мочеточниках, недостаточно, а данные, представленные в них, разноречивы. Четко не установлены возможности и целесообразность проведения подобных операций, скудно описаны частные методики, окончательно не сформулированы показания и противопоказания.
На фоне значительных успехов эндовидеохирургии органов брюшной полости публикаций (в т. ч. в научных медицинских изданиях стран постсоветского пространства), посвященных операциям на почках и мочеточниках, недостаточно, а данные, представленные в них, разноречивы. Четко не установлены возможности и целесообразность проведения подобных операций, скудно описаны частные методики, окончательно не сформулированы показания и противопоказания.
За последние десятилетия эндовидеохирургия стала одним из наиболее перспективных направлений во многих отраслях хирургии [1–3]. Одним из наиболее перспективных направлений в развитии эндовидеохирургических методик в настоящее время представляется лапароскопическая урология [4, 5–7]. Меньшая травматичность эндовидеохирургии, более мягкое течение послеоперационного периода обусловливают целесообразность ее использования для выполнения операций на почках, в т. ч. и при нефрэктомии [8–10].
Цель данной работы – повысить качество оперативного лечения больных с хирургической патологией почек путем разработки и внедрения в повседневную практику оптимальных методов эндовидеохирургических операций.
В основу нашей работы положен анализ наблюдений за 31 пациентом с различной патологией почек, находившимся на лечении в отделении урологии АО “Национальный Научный центр материнства и детства” с января 2008 по декабрь 2010 г., которым после проведения комплексного обследования были выставлены показания к нефрэктомии.
В зависимости от метода оперативного лечения пациенты были распределены на две группы:
- основную группу составили пациенты, которым выполнялась лапароскопическая нефрэктомия (n = 19);
- во вторую группу вошли пациенты, которым выполнялась открытая нефрэктомия (n = 12).
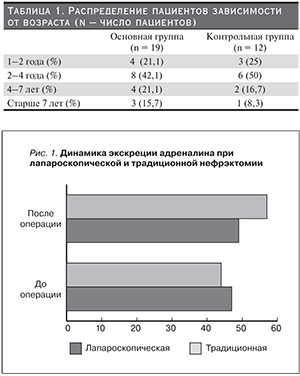
Распределение пациентов по возрасту и диагнозу представлено в табл. 1, 2.
Анализируя данные табл. 1, можно отметить, что в обеих группах основной контингент пациентов располагался в диапазоне от года до 4 лет (63,2 % в основной и 75 % в контрольной группах соответственно).
Эндовидеохирургическая операция состояла из следующих этапов:
- наложение пневмоперитонеума;
- установка троакаров;
- вскрытие переходной складки брюшины, мобилизация печеночного или селезеночного угла толстой кишки;
- диссекция нижнего и верхнего полюсов почки, идентификация мочеточника;
- диссекция и пересечение сосудистой ножки почки;
- диссекция и пересечение мочеточника;
- удаление органа;
- санация брюшной полости, десуфляция.
При выполнении нефроуретерэктомии мочеточник мобилизовали на всем протяжении до впадения в мочевой пузырь, где его перевязывали и пересекали. Отсеченную почку с мочеточником удаляли через умбиликальный разрез, при необходимости несколько расширенный в обе стороны по контуру пупка (максимально – до ширины 1,5 см). При этом предварительно производили вскрытие и аспирацию содержимого кист при мультикистозе, аспирацию мочи из расширенной почки при гидронефрозе, что в условиях практически полного отсутствия паренхимы позволяет без особых проблем извлекать почку из брюшной полости.
 В контрольной группе выполнялась нефрэктомия из минилюмботомного доступа.
В контрольной группе выполнялась нефрэктомия из минилюмботомного доступа.
Для решения поставленных в данной работе задач использовали следующие методы исследования:
- изменение динамики “стрессовых гормонов” (кортизол, пролактин) в ответ на операционную травму на различных этапах оперативного вмешательства;
- состояние симпатико-адреналовой системы организма (на основании экскреции адреналина с мочой);
- с целью изучения течения послеоперационного периода мы проанализировали такие показатели, как сроки купирования болевого синдрома и сроки восстановления двигательной активности пациентов.
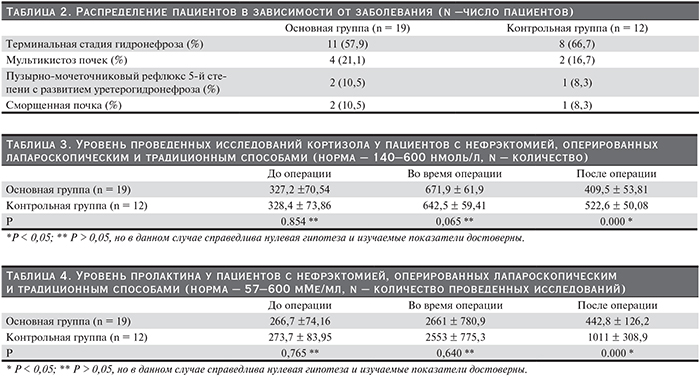
Результаты исследования динамики стрессовых гормонов представлены в табл. 3, 4.
Приведенные выше данные свидетельствовали о том, что:
- среднее содержание гормонов в предоперационном периоде у пациентов в обеих группах находилось в пределах нормальных показателей без статистически значимых различий между группами;
- анализируя изменения уровня стрессовых гормонов на интраоперационном этапе, мы отметили достоверно значимое повышение их уровня в обеих группах, при этом более высокая степень эндокринного ответа была отмечена нами в группе пациентов, которым проводилась лапароскопическая операция; по всей вероятности, эти изменения были обусловлены прежде всего напряженным карбоксиперитонеумом;
- в послеоперационном периоде достоверно более быстрое возвращение к нормальным показателям отмечено в группе пациентов, которым проведена лапароскопическая операция.
До операции средние показатели суточной экскреции адреналина составили 46,48 ± 9,13 нмоль/сут в основной подгруппе и 43,38 ± 8,57 нмоль/сут в контрольной. В послеоперационном периоде более выраженное увеличение уровня экскреции адреналина с мочой отмечено в группе пациентов, которым выполнена традиционная нефрэктомия: 56,28 ± 8,39 – в основной и 49,64 ± 9,49 в контрольной группах соответственно (рис. 1).
Анализируя динамику двигательной активности пациентов в послеоперационном периоде (рис. 2), можно отметить, что после лапароскопической нефрэктомии болевой синдром у 10 % больных купируется к концу первых суток с момента операции, у 30 % – к 36 часам послеоперационного периода, у 80 % – к концу 2-х суток от момента операции, а к концу 3-х суток болевой сидром купировался у 100 % пациентов, перенесших лапароскопическую нефрэктомию.
Несколько иная картина наблюдалась у пациентов, перенесших традиционную нефрэктомию. После открытой операции болевой синдром сохранялся в течение 36 часов у всех пациентов, к концу 2-х суток он купировался только у 30 % пациентов, через 72 часа после операции – у 70 %, а полное отсутствие болевого синдрома в контрольной группе имело место лишь к концу 4-х суток.
Аналогичная динамика отмечена и при анализе двигательной активности больных в сравниваемых группах в послеоперационном периоде.
Снижение травматичности оперативного вмешательства обусловило улучшение таких показателей, как количество использования анальгетиков в послеоперационном периоде и среднее пребывание пациента на койке в послеоперационном периоде.
Таким образом, приведенные выше данные показали, что лапароскопическая нефрэктомия является менее инвазивным, менее травматичным оперативным вмешательством, которому свойственно более благоприятное течение послеоперационного периода. Это вкупе с ее эффективностью диктует необходимость широкого внедрения лапароскопической нефрэктомии (при наличии строгих показаний) в клиническую практику.



