Введение
Распространенность гемодинамически значимого атеросклеротического поражения почечных артерий среди больных тяжелым коронарным атеросклерозом составляет, по данным литературы, от 20 до 75% [1]. При этом мультифокальное поражение сосудистого русла ухудшает прогноз в отношении каждого артериального бассейна, а летальность от осложнений при сочетании составляет в среднем 25–50%. Актуальность проблемы реноваскулярной ишемии возрастает в связи с ее значительной распространенностью среди когорты сердечно-сосудистых больных, а подходы к диагностике и лечению опираются на недостаточное количество доказательных данных. Уже сегодня очевидно, что ведение пациента с ОКС и атеросклеротическим поражением почечных артерий во многом сопряжено с аспектами как интервенционной кардиологии, так и клинической нефрологии, определяя необходимость раннего выявления данной группы больных и их своевременного лечения на начальных стадиях развития патологического процесса [2, 3].
 Поражение почечных артерий, а также связанное с ним нарушение функции почек у больных острым коронарным синдромом (ОКС), рассматриваемые в настоящее время как составная часть кардиоренального синдрома, оказывают существенное влияние на выраженность клинической манифестации, эффективность лекарственной терапии и прогноз жизни больных с острой коронарной катастрофой [3].
Поражение почечных артерий, а также связанное с ним нарушение функции почек у больных острым коронарным синдромом (ОКС), рассматриваемые в настоящее время как составная часть кардиоренального синдрома, оказывают существенное влияние на выраженность клинической манифестации, эффективность лекарственной терапии и прогноз жизни больных с острой коронарной катастрофой [3].
В литературе представлены данные о том, что среди пациентов с ОКС нормальная функция почек (скорость клубочковой фильтрации [СКФ]>90 мл/мин/1,73 м2) определялась только в 16% случаев [4, 5].
Целью данного исследования стало изучение особенностей функционального состояния почек у больных ОКС и поражением почечных артерий.
Материал и методы
В исследование включены 194 пациента с ОКС, находившихся на лечении в кардиологическом отделении регионального сосудистого центра ГБУ РО РОКБ, из них 109 (56,2%) мужчин, 85 (43,8%) женщин в возрасте 39–77 лет (средний возраст – 59,9±0,6 года). Критерием исключения из исследования были пациенты с тяжелыми сопутствующими заболеваниями почек и печени.
Диагноз ОКС установлен на основании оценки клинических данных (табл. 1), определения в сыворотке крови уровня маркеров повреждения миокарда (тропонин I и МВ-КФК). Всем пациентам в динамике проведены регистрация ЭКГ в покое, Холтеровское мониторирование ЭКГ, ультразвуковое исследование сердца, коронарография для оценки степени поражения коронарных сосудов, селективная ангиография почечных сосудов, на основании которой пациенты были разделены на две группы: в 1-ю группу вошли больные с односторонним, во 2-ю – с двусторонним поражением почечных артерий. Всем больным были проведены стандартные биохимические исследования, включившие оценку показателей липидного обмена: общий холестерин (ХС); ХС липопротеидов высокой и низкой плотности – ЛПВП и ЛПНП; индекс атерогенности – ИА; триглицеридов (ТГ), уровня креатинина, мочевины. СКФ рассчитывали по формуле CKD-EPI [6, 7].
Статистический анализ полученных результатов проведен с помощью набора прикладных статистических программ «Microsoft Office 2013» («Microsoft Corp.», USA), а также «STATISTICA 8.0» («StatSoft Inc.», USA). Проверка на нормальность распределения осуществлена с помощью критерия Колмогорова–Смирнова и Шапиро–Уилка. Для количественных показателей рассчитано среднее арифметическое значение и стандартное отклонение. Данные представлены в виде М±σ. При нормальном распределении показателя для межгрупповых сравнений использован двусторонний t-критерий Стьюдента, при несимметричном распределении – критерий Манна–Уитни. Проверку на нормальность распределения проводили с помощью критерия Колмогорова–Смирнова и Шапиро–Уилка. Нулевую статистическую гипотезу об отсутствии различий и связей отклоняли при р<0,05.
Результаты
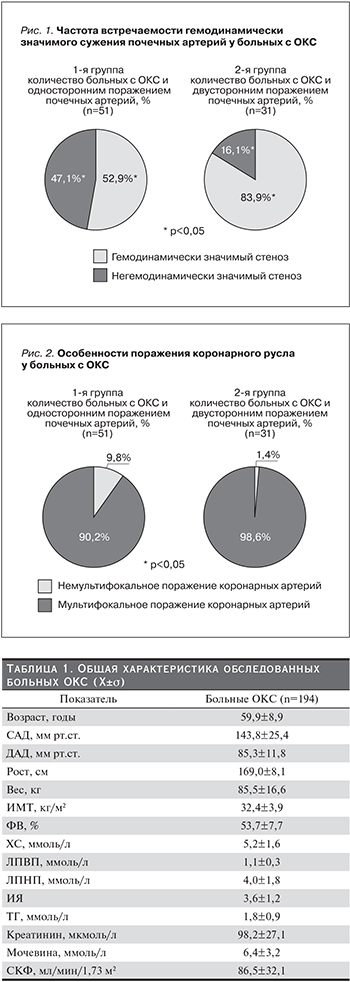
Поражение почечных артерий, согласно результатам селективной ангиографии, было верифицировано у 82 (42,3%) больных ОКС: в 1-й группе – 51 (61,2%) пациент, во 2-й – 31 (38,8%).
У 27 (52,9%) больных 1-й группы выявлено гемодинамически значимое поражение почечных артерий (>50%), среди больных 2-й группы – у 26 (83,9%) пациентов (рис. 1).
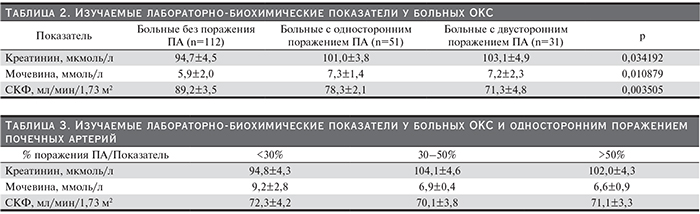
Обращает на себя внимание то, что более тяжелое поражение почечных артерий встречалось достоверно чаще у больных мультифокальным атеросклеротическим поражением коронарного русла, при этом при одностороннем стенозе почечных артерий поражение трех и более коронарных артерий было отмечено у 46 (90,2%) больных, двустороннем – у 31 (98,6%) (рис. 2).
Дислипидемия как фактор риска встречалась одинаково часто у больных ОКС как с поражением почечных артерий, так и без поражения (рис. 3). Согласно полученным данным, у пациентов имели место повышенные уровни общего холестерина и наиболее атерогенных фракций – ЛПНП+ЛПОНП и триглицеридов.
Так, уровень общего холестерина (ОХС) был повышен в 100% случаев, гипертриглицеридемия зафиксирована у 96,5% обследованных пациентов. Установлено достоверное различие показателей уровня холестерина липопротеидов низкой и очень низкой плотности (ХС-ЛПНП+ЛПОНП) у пациентов обсуждаемых клинических групп (соответственно 3,62 и 4,15 ммоль/л; р<0,05). Статистически значимой разницы между показателями ЛПВП у больных без поражения и с поражением почечных артерий отмечено не было.

Обращало на себя внимание превалирование IIb-типа дислипидемии у больных как с поражением, так и без поражения почечных артерий.
В настоящее время в многочисленных эпидемиологических исследованиях выявлена высокая частота почечной дисфункции у пациентов, госпитализированных с ОКС [8–10].
Анализ полученного фактического материала показал, что уровень креатинина у больных ОКС и поражением почечных артерий значимо различался в зависимости от степени выраженности атеросклеротического процесса. Так, у больных ОКС и без поражения почечных артерий уровень креатинина составил 94,7±4,5 мкмоль/л, в то время как у больных ОКС и одно- и двусторонним атеросклеротическим поражением почечных артерий – 101,0±3,8 и 103,1±4,9 мкмоль/л соответственно. Более выраженное снижение функции почек отмечено на фоне двустороннего поражения почечных артерий, о чем свидетельствовало достоверное снижение СКФ по сравнению с аналогичными показателями у пациентов с односторонним поражением почечных артерий и без атеросклеротического поражения (соответственно 71,3±4,8, 78,3±2,1, 89,2±3,5 мл/мин/1,73 м2; р<0,05) (табл. 2)
Интересна зависимость степени снижения почечной функции от характера прогрессирования атеросклеротического процесса у пациентов 1-й группы. У больных со степенью поражения почечных артерий до 30% уровень креатинина составил 94,8±4,3 мкмоль/л, в то время как при поражении 30–50% – 104,1±4,6 мкмоль/л (р<0,05) (табл. 3)
При оценке зависимости почечной функции от степени поражения почечных артерий не было отмечено достоверной разницы уровня креатинина и значения СКФ у пациентов 2-й группы со степенью поражения до 30% и от 30 до 50% . В то же время более выраженное снижение функции почек отмечено на фоне атеросклеротического поражения >50%, о чем свидетельствовало достоверное снижение СКФ по сравнению с аналогичными показателями у пациентов со степенью поражения до 30% и 30–50% (соответственно 76,3±3,2, 85,4±3,4, 86,4±3,9; р<0,05) (табл. 4).
Обсуждение
Несмотря на снижение сердечно-сосудистой смертности в последние десятилетия, сердечно-сосудистые заболевания остаются основной причиной заболеваемости, смерти и инвалидизации как в развитых, так и в развивающихся странах. По данным различных популяционных регистров и исследований, распространенность почечной патологии составляет 10–13%, достигая в группах высокого риска 20%. При этом рост числа больных почечной патологией в последние годы происходит за счет их вторичного поражения, прежде всего в рамках АГ и СД [2].
Как известно, заболевания сердца и почек имеют общие «традиционные» факторы риска. Результаты многочисленных популяционных исследований свидетельствуют о существовании тесной связи кардиоренальных взаимодействий и метаболических нарушений [5].
Не вызывает сомнения тот факт, что именно модифицируемые сердечно-сосудистые факторы риска служат ключевыми с точки зрения формирования предрасположенности к стойкому ухудшению функции почек [6]. При этом среди наиболее вероятных причин поражения следует рассматривать АГ, сахарный диабет и, возможно, периферический атеросклероз, прежде всего почечных артерий. Согласно проведенному исследованию, частота распространенности атеросклеротического поражения почечных сосудов составила 42,3%.

Высока и степень встречаемости мультифокального поражения с вовлечением коронарного и почечного сосудистых бассейнов, при этом двустороннее атеросклеротическое поражение почечных артерий встречалось достоверно чаще. При этом установлена прямая связь между степенью поражения почечных сосудов и почечной дисфункцией. Так, у больных 1-й группы со степенью поражения до 30% уровень креатинина составил 94,8±4,3 мкмоль/л, в то время как при поражении 30–50% – 104,1±4,6 мкмоль/л (р<0,05). У больных 2-й группы более выраженное снижение функции почек отмечено на фоне атеросклеротического поражения >50%, о чем свидетельствовало достоверное снижение СКФ по сравнению с аналогичными показателями у пациентов со степенью поражения до 30% и 30–50% (соответственно 76,3±3,2, 85,4±3,4, 86,4±3,9; р<0,05).
Эпидемиологические исследования выявляют высокую частоту почечной дисфункции у пациентов, госпитализированных с ОКС. Согласно данным отечественных и зарубежных авторов, нарушение функции почек встречается у 30–40% больных ОКС [2].
Так, анализ крупнейшего Европейского регистра клинических случаев ОКС – Euro Heart Survey on Acute Coronary Syndromes, содержащий данные более чем о 20 тыс. пациентов, показал, что функция почек нарушена у 35% больных, госпитализированных по поводу ОКС.
Почечная дисфункция ассоциирована с более высокими уровнями летальности, а также частоты рецидивов ишемии миокарда, повторного ИМ, инсульта, серьезных геморрагических осложнений, острой сердечной недостаточности, фибрилляции предсердий и желудочков [7]. Даже слабая и умеренно выраженная почечная дисфункция является значимым независимым предиктором риска внутрибольничной смерти и развития геморрагических осложнений у больных ОКС, но чем более выражено нарушение функции почек, тем выше риск осложнений. Данные канадского регистра GRACE (Global Registry of Acute Coronary Events) свидетельствуют о том, что у больных ИМ с подъемом сегмента ST, не-Q-ИМ и нестабильной стенокардией при СКФ 30–60 мл/мин/1,73 м2 риск смерти увеличивается в 2,09 раза, при СКФ<30 мл/мин/1,73 м2 – почти в 4 раза. Данные объединенного анализа таких регистров больных ОКС с подъемом сегмента ST, как TIMI-10B, TIMI-14 и InTI-ME-II, свидетельствуют о том, что стойкое снижение функций почек способствует двукратному увеличению частоты сердечно-сосудистой смерти. В одном из исследований N.S. Anavekar (2004) было установлено, что снижение СКФ ниже 81 мл/мин/1,73 м2 на каждые 10 единиц ассоциировалось с увеличением риска летальных исходов или несмертельных сердечно-сосудистых событий на 10%.
Снижение СКФ рассматривают в качестве маркера неблагоприятного прогноза распространенных в популяции сердечно-сосудистых заболеваний, что вполне соответствует утвердившейся концепции кардиоренальных взаимоотношений [8, 10].
Убедительно подтверждает изложенное выше и свидетельствует о тяжести почечной дисфункции представленная нами работа. Так, у больных двусторонним поражением почечных артерий СКФ составила 71,3±4,8 мл/мин/1,73 м2, в то время как у пациентов с односторонним атеросклеротическим поражением почечных сосудов и без поражения – 78,3±2,1, 89,2±3,5 мл/мин/1,73 м2 соответственно; р<0,05.
Полученные нами данные, позволяют использовать обсуждаемые выше маркеры для определения прогноза сердечно-сосудистого риска и прежде всего представляются чрезвычайно важными для выбора оптимальной стратегии ведения больных.
Выводы
Выявлена широкая распространенность атеросклеротического поражения почечных артерий у больных ОКС.
Установлена определенная связь между степенью поражения коронарных и почечных артерий.
Показаны особенности изменения изучаемых показателей почечной дисфункции у больных ОКС с одно- и двусторонним поражением почечных артерий.



