1. Тенденции в изменении числа больных на ЗПТ в ранний «пост-ковидный период»
Эпидемия COVID-19 2019–2021 гг. выявила ряд важных закономерностей, требующих в корне изменить отношение организаторов здравоохранения к больным, получающим ЗПТ [3].
1. Крайне высокую уязвимость больных на ЗПТ в период «ковидной» пандемии: высочайший риск заболеть и умереть, превосходящий таковой у больных сахарным диабетом и сердечно-сосудистыми заболеваниями (рис. 1).
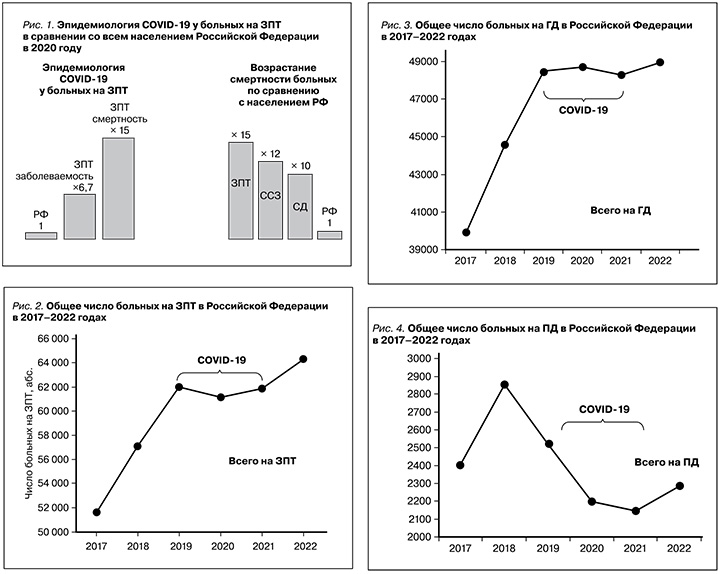
2. Обрыв поступательной тенденции ежегодного прироста больных, поступающих на лечение методами ЗПТ, рис. 2 [3], с фиксацией числа больных на уровне 61–62 тыс.
Период выхода из пандемии, к концу 2022 г., сопровождался:
1. Восстановлением положительной тенденции в приросте числа больных на всех видах ЗПТ (ГД, ПД, Тх) – с достижением уровня 64 360 человек на 31.12.2022 г.
2. Наибольшим приростом среди всех видов ЗПТ у больных с почечным аллотрансплантатом (рис. 3–5).
2. «Обеспеченность» заместительной почечной терапией
2.1. Общая «обеспеченность»
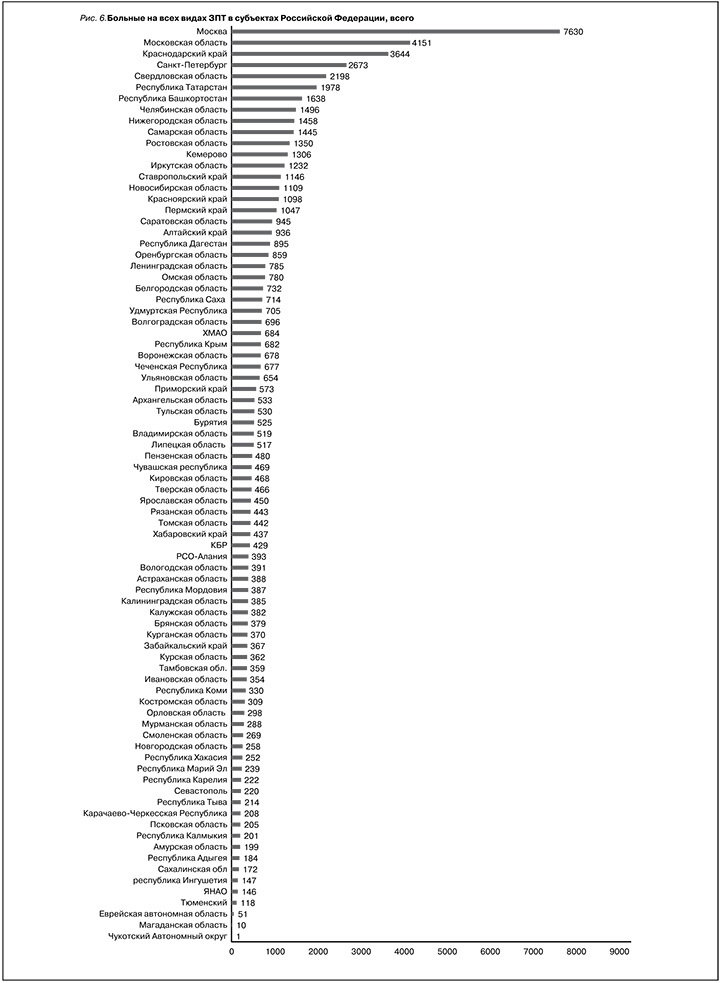
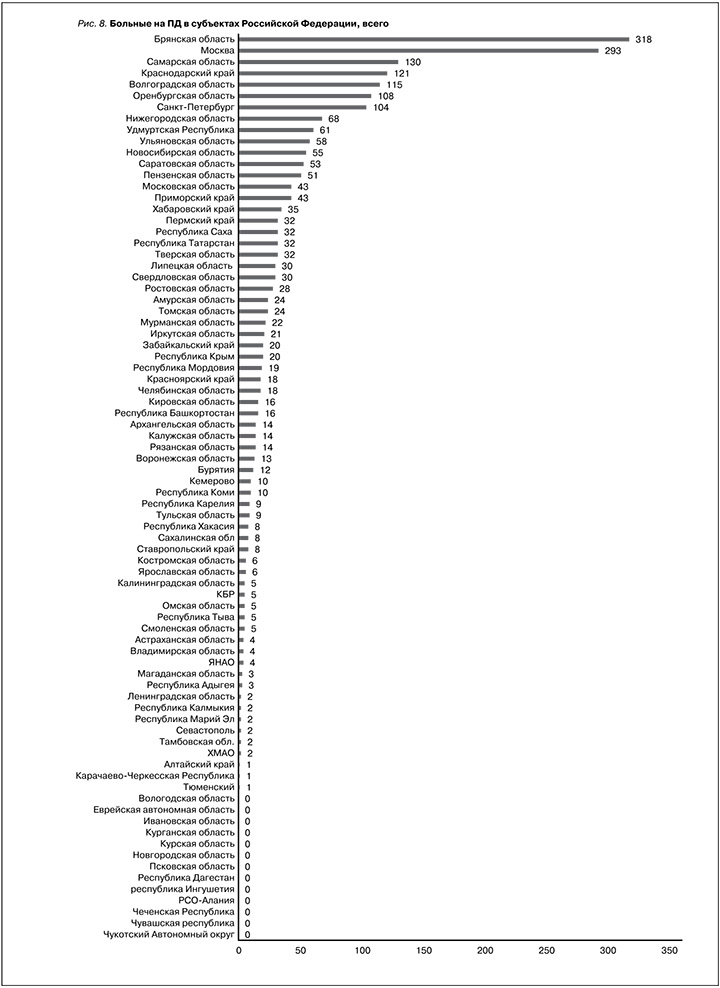
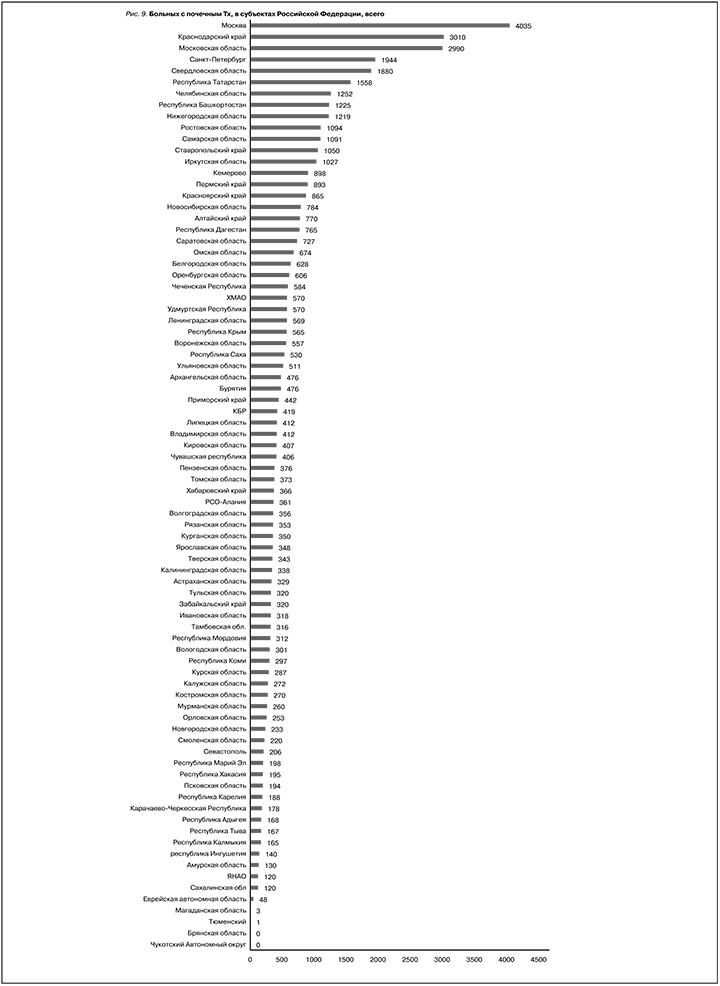
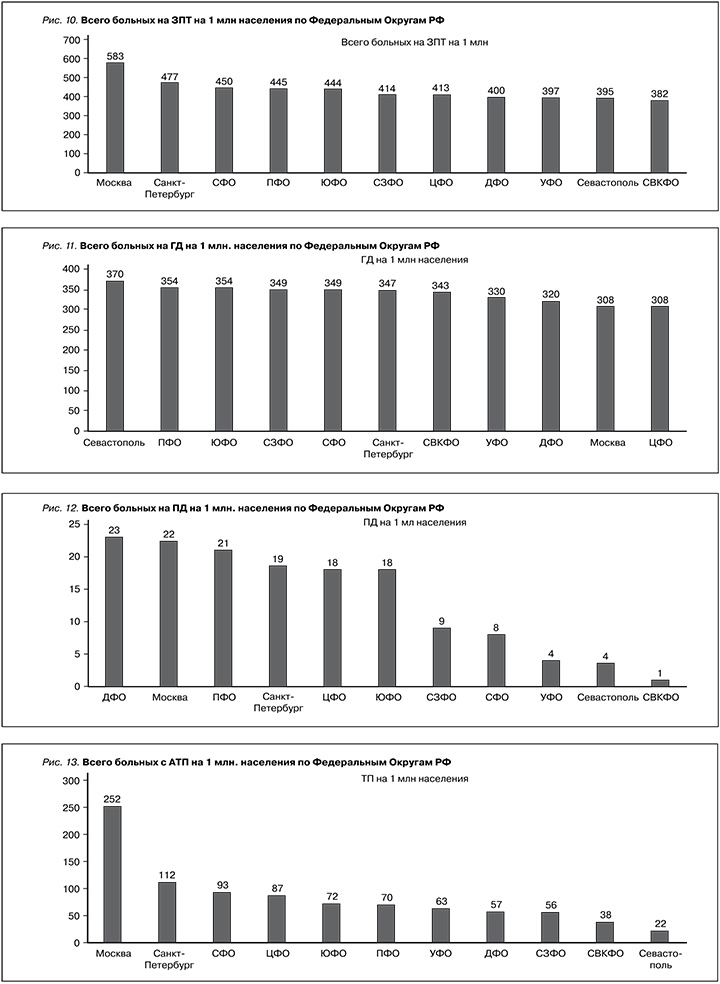
Общее число больных на всех видах ЗПТ к концу 2022 г. составило 64 360 человек: 48 984 – на ГД, 2 289 – на ПД и 13 087 – с трансплантированной почкой (рис. 6–9). По уровню «обеспеченности» (общем количестве больных, получающих какой-либо вид заместительной почечной терапии, стандартизированных на 1 млн населения) лидером остается Московский регион (583 человека/ 1 млн нас.) с уровнем, заметно превышающим среднероссийский показатель – 441 человек/млн нас., далее следуют С.-Петербург, СФО, ПФО и ЮФО (477–444 человека/1 млн нас.). СЗФО, ЦФО, ДФО, УФО и СКФО не достигают среднероссийского показателя, что должно привлечь особое внимание руководства соответствующих субъектов Российской Федерации и мотивировать разработку региональных программ развития нефрологической службы (рис. 10–12).

2.2. Программный гемодиализ
Общее число больных, находящихся на программном ГД в Российской Федерации к концу 2022 г, составило 48 987 человек, или 336 на 1 млн населения (табл. 1). При этом в отличие от предыдущих лет федеральные округа уже серьезно не различались по этому показателю (370–308 на 1 млн) и были близки к среднему по России уровню (рис. 11).
2.2.1. Центры гемодиализа
Число центров ГД в период «ковидной» пандемии значительно возросло (на 20–25%) по сравнению с 2019 г., составив 972 и 942 в 2020 и 2021 гг. соответственно (рис. 14–15), видимо, отражая открытие новых временных центров на территории инфекционных стационаров. В этот сценарий вписывается и возврат количества ГД-центров к «доковидному» периоду (718 в 2022 г.) по мере снижения в их потребности в «пост-ковидный» период (рис. 14).

2.3. Перитонеальный диализ
Общее число больных, получающих лечение ПД, 2 289 человек (16 на 1 млн населения), медленно восстанавливалось, но все еще не достигло «доковидного» периода (табл. 1, рис. 4). Крайне негативно место, которое на протяжении многих лет ПД занимает в общей структуре ЗПТ (3,6%), отражая сохраняющееся непонимание органов управления здравоохранением и главных врачей ЛПУ экономической и медицинской эффективности ПД, а также низкую активность ГВС нефрологов ряда регионов в пропаганде и продвижении этого метода лечения. При общем плохом развитии ПД в Российской Федерации, Москва, С.-Петербург, ДФО, ПФО и ЦФО демонстрируют показатели, превышающие среднероссийские (23–18 и 16 человек на 1млн нас. соответственно), рис. 12.
2.4. Трансплантация почки
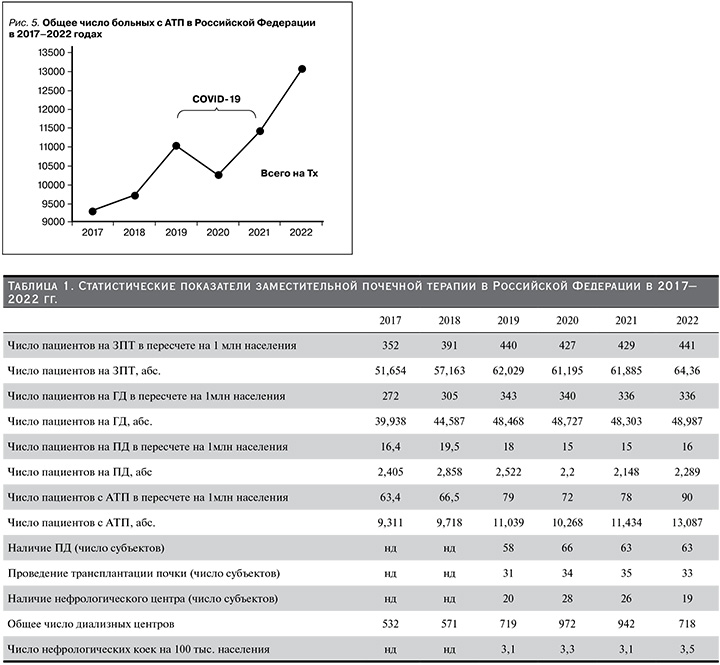
Популяция больных с почечным аллотрансплантатом быстрее всех модальностей ЗПТ восстановилась и значительно превысила «доковидный» показатель, составив на конец 2022 г. 13 087 чел. (90 на 1 млн нас.), табл. 1, рис. 5. Единоличным лидером является Москва – 252 чел./1 млн нас. (рис. 13), что связано с концентрацией здесь ведущих и самых мощных российских центров трансплантации почки (ФГУ ТИО им. Шумакова, Институт скорой помощи им. Склифосовского, ГКБ им. Боткина). Далее с показателями, близкими к среднероссийским, следуют С.-Петербург, Сибирский и Центральный Федеральный округ, опять же в связи с наличием здесь активнодействующих центров трансплантации (МОНИКИ им. Владимирского, 1-й СПб. Государственный медуниверситет, крупный центр в Кемерове). Создание центров трансплантации в оставшихся федеральных округах – приоритетная задача Минздрава России и НМИЦ ТИО им. Шумакова во главе с ГВС трансплантологом, академиком С.В. Готье.
3. Общие показатели обеспеченности нефрологической службы
3.1. Коечный фонд
За 4 последних года обеспеченность ЛПУ нефрологическими койками практически не изменилась (3,1–3,5/100 тыс. населения) с неизменным соотношением круглосуточных и коек дневного стационара на уровне соответственно 80 и 20%. (табл. 1, рис. 15).
3.2. Обеспеченность кадрами
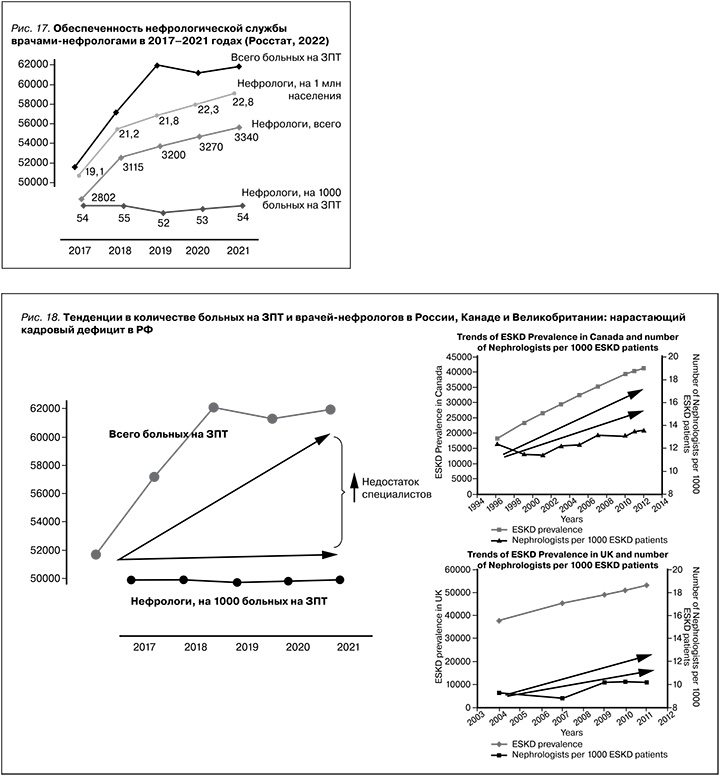
Кадровый дефицит – одно из главных препятствий развития нефрологической службы, называемый ГВС нефрологами регионов на совещаниях Профильной комиссии и в ежегодных отчетах (рис. 16). Несмотря на то что за последние 5 лет наблюдается медленная положительная динамика в увеличении числа специалистов с сертификатом врача-нефролога (19,1–22,8 на 1 млн населения, всего 3340 в 2021 г., рис. 17), этот показатель в 1,5–2 раза ниже, чем в ряде европейских стран с хорошим уровнем нефрологической помощи (Испания, Италия, Греция). Более того, при пересчете числа нефрологов на 1000 больных, нуждающихся в ЗПТ (показатель, используемый в мире для оценки реальной обеспеченности нефрологическими кадрами), этот индекс в России практически не изменяется (52–55 на 1000 больных на ЗПТ), в отличие от развитых зарубежных стран, где показатель нарастает параллельно числу больных на ЗПТ (рис. 17–18). Кроме того, нет данных о количестве врачей, работающих не по специальности, в коммерческих организациях или ушедших из профессии.
3. Организационные мероприятия по развитию нефрологической службы
3.1. Профессиональная ассоциация нефрологов
С целью объединения усилий административного и общественного ресурса для развития нефрологической помощи населению РФ в дополнение к Профильной комиссии по нефрологии в апреле 2022 г. учреждена Профессиональная ассоциация нефрологов (ПАН), имеющая иные, чем ранее существовавшие организации, задачи и методы работы – преодоление барьера между огромным объемом научных знаний и их использованием в реальной клинической практике.
3.2. Совещания и конференции.
По мере снятия карантинных мероприятий, связанных с эпидемией COVID-19, Президиум Профильной комиссии по нефрологии совместно с Активом ПАН в 2022 г. возобновил традиционную работу в регионах по развитию нефрологической помощи населению этих территорий. Образовательные циклы лекций вместе с совещаниями с участием представителей Минздравов, ГВС субъектов, территориальных ФОМС прошли в республиках КОМИ и Башкортостан, Архангельской, Самарской областях, Красноярском крае. Итогом широкого обсуждения стали программные документы по развитию нефрологической службы и резолюция, нацеленная на все ветви законодательной и исполнительной властей (см. ниже, раздел 5).
4. Новые методы лечения ХБП: доступность и барьеры
Одна из важных задач нефрологической службы – введение в реальную клиническую практику новейших методов лекарственной терапии и передовых медицинских технологий.
В дополнение к установленной ранее терапии ингибиторами АПФ или БРА недавнее одобрение для лечения ХБП ингибиторами натриево-глюкозного котранспортера 2-го типа (иНГЛТ2) представляет собой новую веху ренопротекции. Обширные клинические исследования показывают, что этот класс препаратов значительно снижает смертность от всех причин и риск прогрессирования ХБП у пациентов с СД и без диабета в различных клинических условиях. При ХБП у больных диабетом появляются дополнительные варианты, основанные на данных о замедлении прогрессирования ХБП агонистами рецепторов глюкагоноподобного пептида 1-го типа (арГПП-1) и нестероидными антагонистами минералокортикоидных рецепторов (АМР) [5]. Однако доступность этих трех групп препаратов для использования в реальной нефрологической практике сталкивается с многочисленными барьерами, в т.ч. носящими общий для проблемы ХБП характер.
На уровне первичного звена здравоохранения основными препятствиями, связанными с ХБП, являются позднее направление пациентов к нефрологам, пожилой возраст, наличие ряда сопутствующих заболеваний, отсутствие образования и осведомленности среди пациентов и врачей-ненефрологов, трудности в общении между специалистами первичной медико-санитарной помощи и нехватка многопрофильных медицинских бригад в диализных центрах. Кроме того, такие факторы, как лекарственное взаимодействие во время лечения, отсутствие лечения анемии во время диализа, гипертония и депрессия у пациентов с ХБП, также выступают в качестве важных барьеров в лечении ХБП на уровне первичной медико-санитарной помощи.
5. Резолюция по итогам выездных совещаний президиума профильной комиссии в субъектах российской федерации
Результатом обсуждения состояния нефрологической службы, выявления препятствий успешному развитию и путей их преодоления, которое состоялось на серии выездных совещаний Президиума Профильной комиссии по нефрологии в субъектах РФ в 2022–2023 гг. (раздел «3.2. Совещания и конференции»), стало оформление позиции профессионального сообщества в адрес законодательной и исполнительной властей Российской Федерации, направленной на адекватное восприятие системой здравоохранения ХБП как одной из важнейших причин смертности населения нашей страны. Главные пункты позиции сводятся к следующему:
1. Сегодня для помощи больным ХБП (которая поражает 10–15% населения развитых стран, становится 5-й причиной смерти жителей земного шара, несет тяжелое социальнодемографическое и экономическое бремя) имеется 3–5 групп инновационных лекарственных препаратов, рекомендованных профессиональными сообществами и одобренных надзорными организациями многих стран.
2. Доступность этих препаратов для больных ХБП в РФ крайне низкая, что поддерживает высокую смертность от ХБП и ее осложнений и связано с наличием ряда барьеров:
- отсутствием ХБП среди приоритетных заболеваний группы ХНИЗ в российской системе здравоохранения из-за искаженных данных государственной статистики причин смертности, где отсутствует ХБП как фоновое заболевание и учитывается только непосредственная причина смерти, в большинстве случаев – сердечно-сосудистые заболевания;
- отсутствием государственного регистра больных ХБП и отсюда данных для расчета бюджета финансирования нефрологии как отрасли здравоохранения в целом, в т.ч. ЗПТ (ГД, ПД, ТП), определения потребности в кадрах, коечного фонда, маршрутизации пациентов от первичного звена до специализированных нефрологических отделений и центров.
Все перечисленное требует:
- принятия государственной и региональных программ развития нефрологической службы, включающих Федеральный регистр больных ХБП (1–5-й стадий и на ЗПТ);
- приведения в соответствие статистики смертности, связанной с ХБП, в ассоциации с СД, ожирением, СС-заболеваниями;
- определения реальной потребности и подготовки кадров (врачей-нефрологов, среднего мед. персонала для отделений диализа);
- внедрения паллиативного направления, командного подхода к ведению больных ХБП (терапевты, кардиологи, эндокринологи и т.д.), маршрутизации пациентов;
- обеспечения больных ХБП современными нефропротективными препаратами;
- в итоге – коррекции существующей модели здравоохранения с учетом наличия ХБП и ее вклада в заболеваемость и смертность населения Российской Федерации.



