Введение
Распространенность хронической болезни почек (ХБП) остается важной проблемой как во всем мире, так и в Кыргызской Республике (КР). С 1.10.2019 в КР услуги гемодиализа оказывают 10 государственных и 15 частных центров. Всего в КР 1518 человек получают программный гемодиализ. Общее число реципиентов с трансплантированной почкой составило 328. Данные о высокой распространенности ХБП, опубликованные в более ранних исследованиях, находят свое подтверждение в настоящее время [1, 2]. По данным мета-анализа N.R. Hill et al. (2016), средняя распространенность ХБП на всех стадиях составила13,4% (11,7–15,1%), на 3–5-й стадиях – 10,6% (9,2–12,2%) [3]. В исследовании A.K. Bello et al. (2019) показано, что распространенность ХБП на 1000 человек варьировалась в зависимости от географического положения, причем более высокая распространенность выявлена в сельской местности по сравнению с городской (86,2 против 68,4 на 1000) [4]. Сравнительно высокая распространенность ХБП среди жителей сельской популяции отмечена и в другом эпидемиологическом исследовании [5]. Известно, что большинство факторов риска развития ХБП и сердечно-сосудистых заболеваний (ССЗ) во многом совпадают. В последние годы увеличивается доля лиц, страдающих ССЗ и сахарным диабетом 2 типа (СД2), следовательно, ожидается появление новых случаев ХБП в будущем. Распространенность ССЗ и снижение почечной функции в общей популяции изучаются активно. Однако клинико-функциональные особенности ХБП у жителей городской и сельской местности все еще до конца не изучены, хотя ряд факторов риска развития ХБП в некоторых регионах мира среди сельской местности уже исследуется [6, 7].
Цель исследования: изучить распространенность и клинико-функциональную характеристику ХБП у жителей городской и сельской местности в КР.
Материал и методы
В клинико-эпидемиологическом одномоментном исследовании были проанализированы данные 1403 пациентов с верифицированной ХБП. При этом учитывали лабораторные маркеры повреждения (протеинурия, гематурия – после исключения урологических, гинекологических и медикаментозных причин, и/или снижение функции почек – скорость клубочковой фильтрации – СКФ<60 мл/мин) продолжительностью более 3 месяцев. Средний возраст участников исследования составил 42,2±14,8 года. Среди пациентов были 871 (62,08%) мужчина и 532 (37,92%) женщины. Согласно цели научной работы, все обследованные пациенты были распределены на жителей городской (n=1082) и сельской (n=321) местности. Численность мужчин в городской популяции составила 644 (59,5%), сельской – 217 (67,7%). Оценивали антропометрические (измерение роста, массы тела с расчетом индекса массы тела – ИМТ) и гемодинамические (систолическое и диастолическое артериальное давление – АД, частота сердечных сокращений – ЧСС) данные всех участников исследования, изучали общий клинический анализ крови и мочи. Исследовали концентрацию креатинина, общего холестерина (ОХС), мочевой кислоты (МК) и глюкозы в биохимическом анализе крови. СКФ рассчитывали по формулам: CKD-EPI (Chronic Kidney Disease Epidemiology Collaboration) и MDRD (Modification of Diet in Renal Disease) [8, 9]. Кроме того, дополнительно вычисляли клиренс креатинина по методике Cockcroft–Gault [10]. Стадии ХБП устанавливали согласно рекомендациям NKF/КDOQI (National Kidney Foundation/Kidney Disease Outcomes Quality Initiative), предложенным в 2009 г. [11]. В данной статье представлены результаты по распространенности и заболеваемости ХБП среди лиц, обратившихся за специализированной помощью в лечебно-профилактическое учреждение КР.
В исследование включались пациенты с ХБП от 1-й до 5-й стадий. Лица с ХБП 5-й диализной стадии и пациенты с трансплантированной почкой из данного исследования исключались.
Для решения поставленной задачи анализировали факторы риска развития и прогрессирования ХБП, такие как избыточная масса тела (ИМТ 25–29,9 кг/м2), ожирение (ИМТ≥30 кг/м2), ЧСС>80 уд/мин в покое, артериальная гипертензия – АГ (систолическое АД и/или диастолическое АД≥140/90 мм рт.ст.), анемия (гемоглобин <120 г/л у женщин, <130 г/л у мужчин), гиперурикемия (концентрация МК в крови >0,35 ммоль/л для женщин, >0,42 ммоль/л у мужчин), гиперхолестеринемия – ГХС: ОХС>5,01 ммоль/л), протеинурия (патологическая экскреция белка в суточной моче и/или разовой утренней моче). Для статистического анализа использовали пакеты прикладных программ Statistica 10.0. Характер распределения показателей оценивали при помощи одновременного вычисления для каждого параметра критериев Колмогорова–Смирнова, Шапиро–Уилка и Лиллиефорса. Рассчитывались средние величины (М) и их стандартные ошибки (m). В случае ненормального распределения количественного признака рассчитывали Me (25–75-й центилей). Значимость межгрупповых различий оценивалась с помощью t-критерия Стьюдента для переменных с нормальным распределением и Манна–Уитни U-Test для переменных с непараметрическим распределением. Статистически значимыми считались различия при значениях р<0,05.
Результаты
Средний возраст участников исследования городской и сельской местности составил 41,7±14,9 и 43,6±14,5 года соответственно. Внутригрупповой анализ показал (табл. 1), что средний возраст жителей сельской местности на 1-й стадии ХБП был достоверно выше (p<0,05). Доля лиц мужского пола среди как жителей городской, так и сельской местности достоверно превалировала (p<0,05). Соотношение мужчин/женщин: 59,5 против 40,5% (городская популяция) и 67,7 против 33,3% (сельская популяция).
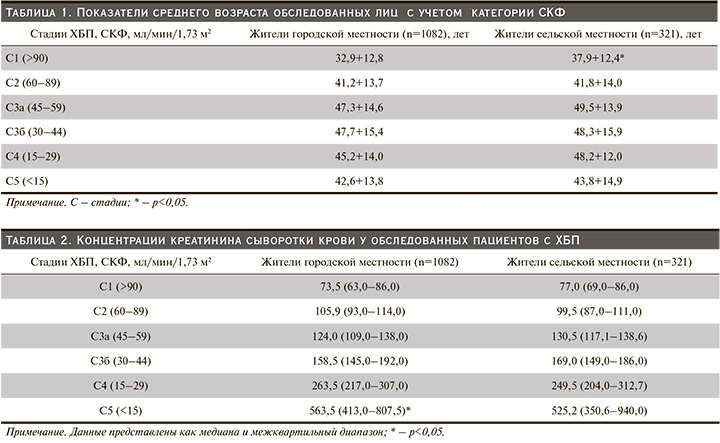
Как показано в табл. 2, медиана гиперкреатининемии оказалась существенно выше у жителей городской местности на 5-й стадии ХБП (p<0,05). Начиная с 1-й по 3-ю стадию ХБП показатели креатинина сыворотки крови в обеих когортах значимо не различались. Разница в содержании креатинина сыворотки крови на 4-й стадии ХБП в обеих группах не достигла статистически значимого порога.
Для анализа различий снижения почечной функции мы исследовали расчетную СКФ тремя методами (табл. 3). В результате значимой разницы в показателях расчетной СКФ у лиц городской и сельской местности не обнаружили. Однако нужно отметить, что анализ клиренса креатинина по Cockcroft–Gault показал более высокие значения СКФ, особенно на начальных стадиях ХБП, в обеих популяциях.
У обследованных жителей городской и сельской местности достоверной разницы в показателях СКФ, рассчитанных по формулам CKD-EPI и MDRD, выявлено не было. Вместе с тем у участников исследования в 5-й стадии ХБП медиана и межквартильные величины СКФ сильно не различались.
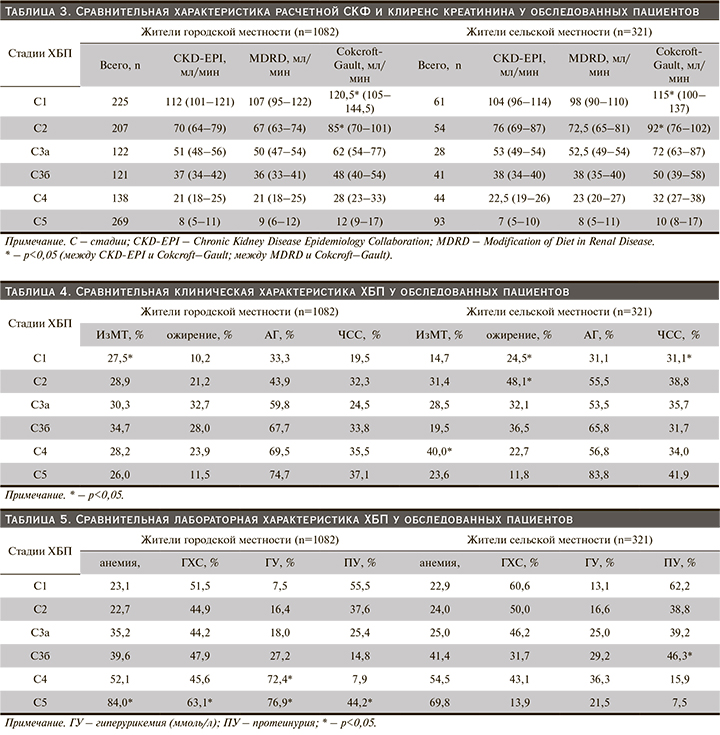
Анализ нарушений жирового обмена показал, что распространенность ИзМТ на 1-й стадии ХБП достоверно выше у жителей городской местности (табл. 4). Тогда как среди сельчан частота встречаемости ИзМТ на 4-й стадии ХБП была существенно выше. Что касается ожирения, то ее частота была выше на 1-й и 2-й стадиях ХБП. Различий по частоте встречаемости АГ в исследуемых когортах отмечено не было. Можно заметить, что на старте гемодиализа, т.е. на 5-й стадии ХБП, у жителей сельской местности АГ выявлялась чаще, но различия не достигали статистически значимого порога. Превалирование лиц с тахикардией (ЧСС>80 уд/мин) были свойственны жителям сельской местности на 1-й стадии ХБП (табл. 4).
При рассмотрении лабораторных маркеров, ассоциированных с прогрессированием почечных заболеваний среди жителей городской местности, анемия, ГХС, протеинурия и гиперурикемия достоверно чаще регистрировались на 5-й стадии ХБП (табл. 5). У жителей сельской местности на 3б-стадии ХБП доля пациентов с протеинурией выявлялась существенно чаще (p<0,05).
Обсуждение
В настоящее время общая численность населения КР, по данным на 01.01.2019, составила 6 389 500 жителей. При этом две трети населения КР проживают в сельской местности. По данным Национального статистического комитета КР, число городских жителей составляет 2 млн 73 тыс. человек, в селе проживают в 2 раза больше – 4 млн 66 тыс. Что касается заболеваемости в КР, то в ее структуре превалируют хронические неинфекционные заболевания, такие как АГ, ишемическая болезнь сердца и СД2 . Вопросы, касающиеся распространенности ХБП на додиализной стадии, особенно с учетом места проживания, в нашей стране практически не изучены. ХБП как глобальная проблема общественного здравоохранения признается многими исследователями. В публикации Дейдра Крю и соавт. (2019) детально изложены бремя и доступность медицинской помощи лицам, страдающим патологиями почек [12]. По мнению авторов, географические различия в распространенности ХБП существуют и варьируются в зависимости от расы и места проживания [12]. Известно, что 90% территории КР находится на высоте свыше 1500 метров над уровнем моря. Причем воздействие изменения климата в КР значительно выше, чем для стран, имеющих выход к морю и расположенных в южном полушарии [13]. Возрастание среднегодовой температуры наблюдается практически одинаково во всех климатических зонах и регионах республики, за исключением Иссык-Кульской области [13]. Необходимо отметить, что именно в предгорных и горных регионах КР частота встречаемости первичной гломерулопатии относительно высокая. В нашем исследовании среди обследованных лиц (n=1403) доли жителей городской и сельской местности равнялись 77,1 и 22,9% соответственно. При этом среднее значение возраста оказалось существенно выше у участников исследования сельской местности. Влияние возраста на возникновение почечной дисфункции общеизвестно: с возрастом происходит снижение почечной функции в результате уменьшения размеров почек, замедления эффективного почечного кровотока в корковом слое, гиалиноза клубочков, склеротических изменений в интерстиции, атрофических изменений в канальцах [14]. В нашей работе тяжесть ХБП (5-я ст.), рассчитанная по уровню креатинина сыворотки крови, была достоверно выше среди жителей города. Возможно, это объясняет следеющее: после верификации патологии почек многие жители сельских регионов мигрируют в городскую местность в надежде на получение специализированной медицинской помощи с целью предупреждения наступления терминальной стадии ХБП. Здесь уместно будет отметить, что при распределении обследованных лиц с ХБП на жителей сельской и городской местности мы учитывали постоянное проживание участников исследования в городской среде минимально в течение 10 лет. Согласно международным рекомендациям по ХБП, оценка стадии почечной патологии осуществляется по величине СКФ, признанной в качестве параметра, наиболее полно отражающего количество и суммарный объем работы нефронов [8, 11]. В анализируемых когортах значение клиренса креатинина по Cockcroft–Gault показало более высокие уровни СКФ, особенно на ранних стадиях ХБП, у жителей как городской, так и сельской местности (табл. 3). В целом среди 1403 пациентов с ХБП распространенность 1-й и 2-й стадий составила 286 (20,3%) и 261 (18,6%), соответственно. По данным одномоментных исследований, распространенность ХБП 1-й и 2-й стадий значительно выше в общей популяции [15]. Вклад традиционных факторов риска, таких как ИзМТ, ожирение, АГ, ГХС и гиперурикемия, весьма велика в формировании ХБП.
В проведенном нами исследовании (табл. 4 и 5) показано, что при ХБП у жителей городской местности распространенность ИзМТ (1-й ст. ХБП), анемии, ГХС и протеинурии была достоверно выше по сравнению с таковой у жителей сельской местности. Полученные данные вполне согласуются с результатами ранее опубликованных эпидемиологических исследований, где была установлена высокая распространенность ГХС среди жителей городской местности [16]. По данным другого исследования, ожирение встречалось чаще у жителей села – 35,6 против 34% [17]. В Казахстане распространенность ГХС среди городских жителей была выше – 46,2 против 36,9% [18]. Что касается ХБП у жителей сельской местности, то надо отметить, что при 5-й стадии заболевания выявлялась АГ, при 1-й – увеличение ЧСС >80 уд/мин (табл. 4, 5). Данные о высокой распространенности АГ среди сельского населения были получены в рамках межрегионального исследования ЭССЕ-РФ [19, 20]. В то же время в ряде исследований отмечено, что в сельской популяции частота АГ была достоверно ниже, чем в городской [21, 22]. По данным отдельных исследователей, среди жителей сел ожирение встречается довольно часто [19, 20, 23], что нашло подтверждение и в нашем исследовании (табл. 4). В исследовании М.Ю. Дудко и соавт. (2019) дана оценка распространенности ХБП среди жителей Москвы. Данное исследование показало высокую распространенность ХБП среди населения Москвы, особенно на ранних стадиях заболевания [24]. Стоит отметить, что анализ распространенности ХБП во многих странах мира создает определенные трудности. Это обусловлено тем, что многие годы ХБП протекает в тени социально значимых заболеваний, а на продвинутой стадии заболевания численность пациентов невысокая, т.к. большинство из них погибают от ССЗ.
Заключение
Таким образом, на ранних стадиях ХБП распространенность ИзМТ, анемии, гиперурикемии и ГХС среди жителей городской местности достоверно выше. В сельской популяции ХБП часто ассоциировалась с ожирением (на ранней стадии) и протеинурией на продвинутых стадиях заболевания. Полученные нами данные определяют необходимость совершенствования профилактической помощи жителям городской и сельской местности с учетом распространенности факторов риска развития ХБП.



